El término cara roja se reserva para las lesiones localizadas
exclusiva, o muy predominantemente, en la cara y que resultan de
cambios en el flujo sanguíneo cutáneo desencadenados por múltiples
condiciones. Diversas entidades benignas y malignas pueden causar
rubor (sensación de calor acompañada de un enrojecimiento visible de
la piel), las causas más comunes para el rubor son la fiebre, la
menopausia, el rubor emocional, la rosácea1 y la demodecidosis o
dermatitis por contacto. La causa menos frecuente es el lupus
eritematoso ceneralizado (LEG).
Una cara roja e hinchada puede ser el resultado de dermatitis de
contacto, generalmente por el uso de cosméticos de cara o pelo como
tintes para el cabello, perfumes en cosméticos y aromatizantes de
ambiente, medicamentos tópicos o remedios caseros.
La manera de identificar el agente causal es enlistando todos los
productos que se utilizaron en la cara o cabeza entre las últimas 12 y
48 horas. El tratamiento debe ser indicado por un dermatólogo y, en su
caso, realizar pruebas del parche para identificar la sustancia
agresora.2,3
Otra causa importante de cara roja son las infecciones bacterianas
como la erisipela o la celulitis, estas se acompañan de dolor, calor
local, fiebre, escalofríos, malestar general y a veces las náuseas y
vómitos, que pueden preceder de 24 a 48 horas a las manifestaciones
cutáneas.
Esta infección ocurre cuando las bacterias ingresan a la dermis a
través de pequeñas roturas en la piel, y las toxinas bacterianas
desencadenan una respuesta inflamatoria creciente; los principales
agentes son estreptococos del grupo A, por lo que el tratamiento es
con antibiótico.1
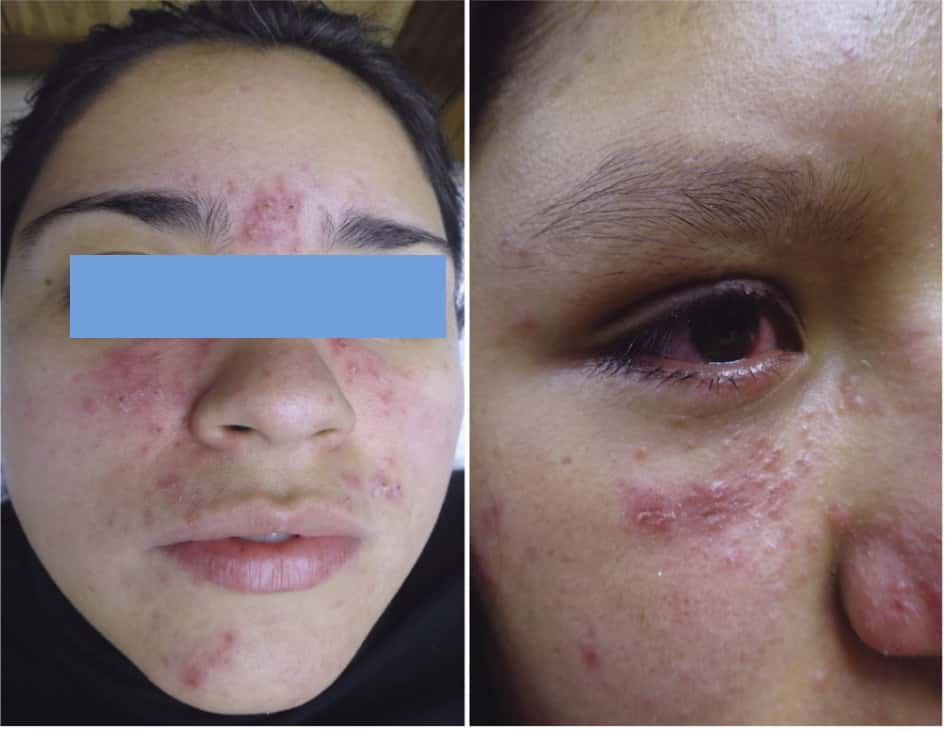
El acné vulgar que afecta aproximadamente a 9% de la población mundial
(85% de los individuos de 12 a 24 años y 50% de los pacientes de 20 a
29 años) se presenta como comedones, pápulas, pústulas, nódulos y
signos secundarios que incluyen cicatrices, eritema e
hiperpigmentación. Un acné mal tratado por el uso de limpiezas,
peelings o mascarillas, puede empeorarlo y poner la cara muy roja.
Como el acné es un padecimiento que acompaña a la adolescencia, se
habla de un control de la enfermedad más que de una curación, ya que
esta se da hasta que la persona termina su adolescencia tardía. El
manejo del acné debe ser encaminado por el dermatólogo, y es
importante sobre todo para evitar cicatrices deformantes.4
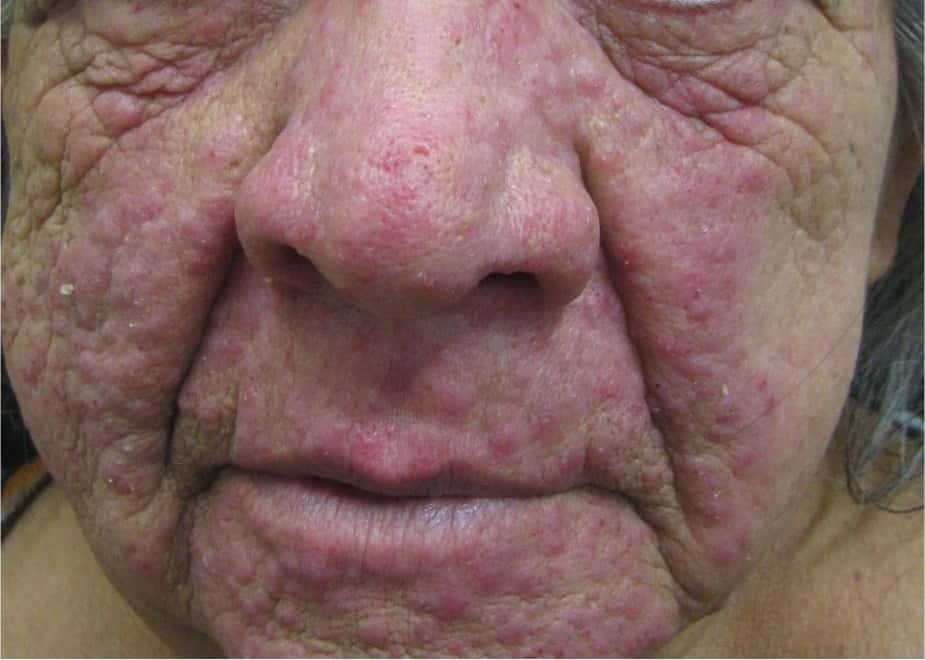
La rosácea es una enfermedad inflamatoria crónica que afecta
predominantemente a la región centrofacial (mejillas, barbilla,
nariz y frente). Se parece mucho al acné, pero usualmente comienza
entre los 30 y 50 años de edad, es más común en mujeres y
poblaciones con piel clara. La rosácea puede provocar vergüenza,
baja autoestima, ansiedad, depresión y estigmatización. El
tratamiento incluye terapias tópicas, terapias orales, cuidado de
la piel y manejo del estilo de vida.5
La demodecidosis es indistinguible de la rosácea y en ocasiones es
parte de ella. Esta enfermedad es producida por un ácaro llamado
demodex folliculorum, un habitante normal de la piel seborreica.
Se considera un diagnóstico de demodecidosis cuando aparecen
signos o síntomas clínicos que son muy parecidos al acné o a la
rosácea y que con un simple examen al microscopio podemos
evidenciar si existen más de cinco por folículo.6 Es frecuente en
personas que no utilizan jabón para lavar la cara y que por el
contrario se desmaquillan con sustancias cremosas o grasosas.
La dermatitis seborreica es una enfermedad inflamatoria común de
la piel que se presenta en áreas ricas en glándulas sebáceas,
particularmente el cuero cabelludo, la zona centro facial de cara
y los pliegues corporales (axilas e ingles). La composición de los
lípidos en la superficie de la piel y la susceptibilidad
individual son importantes para la aparición de esta enfermedad.
Actualmente se utiliza una amplia gama de modalidades terapéuticas
indicadas por el especialista en piel.7
El lupus eritematoso (LE) puede presentarse con eritema facial con
la distribución característica en “Alas de Mariposa”,1 no da
síntomas como dolor o comezón y muy característicamente se
presenta después de exponerse al sol. Es importante diferenciarlo
de las otras causas ya descritas, pues en estos pacientes la
exposición a la luz ultravioleta puede incluso desencadenar una
reacción generalizada.
En la dermatomiositis (DM) la cara frecuentemente tiene los párpados superiores hinchados y de color púrpura o violeta. El enrojecimiento puede extenderse a toda la cara, el cuello, el pecho, la espalda y los hombros e incluso hasta los muslos. Las lesiones a menudo se agravan con la exposición al sol. El tratamiento debe hacerse en conjunto con distintas especialidades, como dermatología e inmunología.8
Conclusión
Es muy importante conocer todas las entidades que nos pueden causar caras rojas y que no solamente se trata de una patología única, todo esto con el fin de realizar el abordaje correcto, los diagnósticos diferenciales correspondientes y dar la terapéutica adecuada para cada tipo de enfermedad.
Referencias bibliográficas
1. İkizoğlu, G., 2014. Red face revisited: Flushing. Clin. Dermatol.
32, 800–808. https://doi.org/10.1016/ j.clindermatol .2014.02.019
2. Broides, A., Sofer, S., Lazar, I., 2011. Contact Dermatitis With
Severe Scalp Swelling and Upper Airway Compromise Due to Black Henna
Hair Dye. Pediatr. Emerg. Care 27, 745–746.
https://doi.org/10.1097/ PEC.0b013e318226df18
3. Nassau, S., Fonacier, L., 2020. Allergic Contact Dermatitis. Med.
Clin. North Am. 104, 61–76. https://doi.org/10.1016/j. mcna.2019.08.012
4. Eichenfield, D.Z., Sprague, J., Eichenfield, L.F., 2021. Management
of Acne Vulgaris: A Review. JAMA 326, 2055–2067.
https://doi.org/10. 1001/jama.2021.17633
5. Rosacea Treatment: Review and Update - PubMed [WWW Document], n.d.
URL https://pubmed.ncbi. nlm.nih.gov/33170491/ (accessed 11.14.22).
6. Aktaş Karabay, E., Aksu Çerman, A., 2020. Demodex folliculorum
infestations in common facial dermatoses: acne vulgaris, rosacea,
seborrheic dermatitis. An. Bras. Dermatol. 95, 187–193.
https://doi.org/10.1016/ j.abd.2019.08.023
7. Tucker, D., Masood, S., 2022. Seborrheic Dermatitis, in:
StatPearls. StatPearls Publishing, Treasure Island (FL).
8. Cobos, G.A., Femia, A., Vleugels, R.A., 2020. Dermatomyositis: An
Update on Diagnosis and Treatment. Am. J. Clin. Dermatol. 21, 339–353.
https://doi.org/ 10.1007/s40257-020-00502-6